Malattia di Parkinson: l'alimentazione puo' rappresentare una strategia terapeutica?
La Malattia di Parkinson, come le altre malattie neurodegenerative, ha un impatto notevole sullo stile di vita delle persone che ne sono affette. È una malattia che colpisce in uguale misura maschi e femmine ed è più frequente nell’età adulta (70- 80% dei casi), mentre è più rara prima dei 45 anni (5% dei casi). In Italia vengono diagnosticati ogni anno 15.000 nuovi casi di MdP, di cui almeno 1.000 in soggetti con età inferiore ai 45 anni. Per questo motivo sono stata chiamata dalla A.I.G.P. per parlare del possibile legame tra alimentazione e Malattia di Parkinson, soprattutto per carcare di capire quali sono i comportamenti alimentari corretti da adottare in caso di MdP. Affronteremo il problema suddividendolo in più tappe. Infatti nelle prime fasi della malattia si può riscontrare un aumento di peso, che può portare, in alcuni casi, anche a sovrappeso ed obesità. Ciò si verifica principalmente per una riduzione dell’attività fisica (sia intesa come pratica sportiva sia come spostamenti quotidiani) e/o per effetto di alcuni farmaci, in particolare di quelli dopamino-agonisti. Difatti questi farmaci, agendo sul sistema nervoso simpatico e parasimpatico, possono scatenare, in alcuni pazienti, comportamento alimentare compulsivo (fame compulsiva, anche notturna), con conseguente iperfagia (aumento notevole dell’appetito), iperglicemia e dislipidemia. Questo comportamento può favorire l’insorgenza di malattie cronico-degenerative come obesità, sindrome metabolica, diabete mellito di tipo II, dislipidemia (ipercolesterolemia ed ipertrigliceridemia), ipertensione arteriosa, iperuricemia, osteoporosi ed anche alcune forme di tumori. Nelle fasi più avanzate della malattia, invece, si assiste frequentemente ad una perdita di peso, anche notevole. Ciò è dovuto principalmente al rallentamento gastrico indotto dai farmaci e alla perdita di appetito che ne consegue; alla disfagia, ossia la difficoltà a deglutire (una delle conseguenze non motorie della Malattia di Parkinson insieme a stipsi e scialorrea) o all’aumento del fabbisogno energetico giornaliero, causato dalle discinesie. Si tratta di movimenti/fluttuazioni involontarie dovute ai farmaci, in particolare i dopamino-agonisti. L’alimentazione, quindi, rappresenta una importante strategia terapeutica di tipo non farmacologico per favorire una maggiore efficacia dei farmaci e assicurare un buono stato di salute dei pazienti. L’adozione di una alimentazione sana ed equilibrata come la dieta mediterranea può favorire il mantenimento di un buono stato di salute, anche in caso di MdP. La dieta non deve essere intesa come sacrificio o privazione, ma come un regime alimentare finalizzato a mantenere e migliorare lo stato di benessere della persona. È importante che, per un paziente con MdP, si riduca il più possibile il rischio di malattie metaboliche, cardiovascolari e a carico del sistema osteoarticolare. Inoltre, il dosaggio di molti dei farmaci per il trattamento della Malattia di Parkinson, in particolare la levodopa, è influenzato dal peso corporeo. È fondamentale, quindi, imparare ad impostare correttamente la propria alimentazione: un valido aiuto è costituito dalla piramide alimentare.
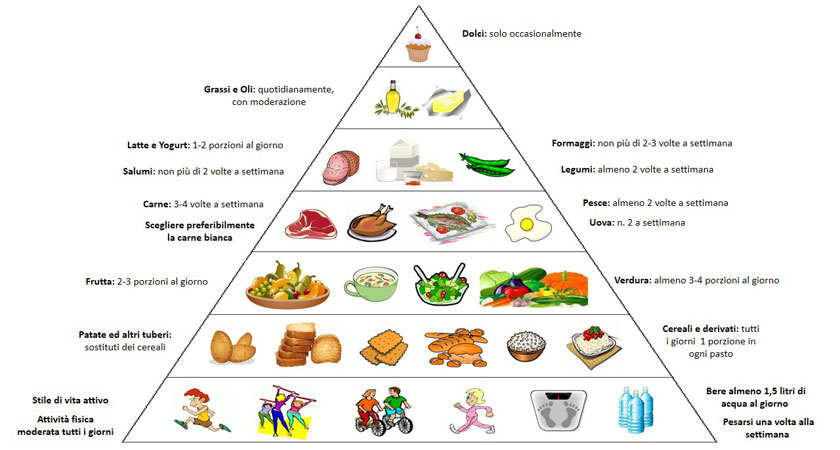
piramide Alla base della piramide vi sono consigli di tipo comportamentali da tenere bene in mente. È fondamentale bere tutti giorni almeno 1,5 – 2 litri di acqua (naturale o gassata), sia lontano dai pasti sia ai pasti. L’acqua rappresenta il mezzo indispensabile in cui avvengono tutte le reazioni metaboliche dell’organismo, comprese quelle di digestione degli alimenti ed utilizzo dei principi nutritivi in essi presenti. L’acqua ha un ruolo determinante nel favorire la regolarità intestinale ed il senso di sazietà, soprattutto se bevuta fuori pasto. Inoltre l’acqua è la principale fonte di calcio, il cui assorbimento è nettamente favorito se associata ai pasti, grazie alla presenza delle proteine animali e vegetali naturalmente presenti negli alimenti. Infine non bisogna dimenticare che tutti noi siamo composti per il 50-70% da acqua. Un’altra regola comportamentale è ovviamente lo stile di vita attivo, che deve essere compatibile con il grado di avanzamento della malattia. In questo caso validi consigli possono giungere dai fisioterapisti. È indispensabile, inoltre, monitorare settimanalmente il peso corporeo, per accorgersi per tempo di eventuali variazioni non volute del peso, sia in aumento sia in diminuzione. La variazione involontaria del peso è spesso un campanello di allarme per capire se ciò che viene introdotto con l’alimentazione è sufficiente per soddisfare le richieste energetiche dell’organismo. Aiuta a monitorare sia chi soffre di fame compulsiva, sia chi ha un calo dell’appetito, alterazione dei sapori o addirittura ageusia (perdita del senso del gusto) dovuta alla terapia farmacologica. Al secondo gradino della piramide vi sono i carboidrati complessi, costituiti da pasta, riso, cereali (come farro, orzo, mais), pane, prodotti da forno (cracker, biscotti, fette biscottate) e tuberi come le patate. Sono la principale fonte di amido (un carboidrato o zucchero complesso) e devono fornire il 50-60% dell’energia giornaliera. È preferibile orientare la scelta agli alimenti integrali, sia perché la fibra presente favorisce la regolarità intestinale, sia perché hanno un indice glicemico più basso. Ciò favorisce un maggiore senso di sazietà ed un minore rialzo della glicemia dopo i pasti, riducendo così il rischio di sviluppare iperglicemia e diabete mellito di tipo II. Non devono mai mancare sulla tavola verdura e frutta, di cui bisogna consumarne almeno 5 porzioni al giorno, possibilmente di colori diversi. Difatti la regola del “five a day” invita a consumare giornalmente verdura e frutta di colore bianco, giallo, rosso, verde e blu, per assicurarsi l’apporto di tutte le vitamine, i sali minerali e gli antiossidanti necessari per favorire un buono stato di salute. Se per la verdura (ovviamente patate e legumi non sono verdura) non vi sono limiti di quantità, per la frutta non si devono però superare i 450 g al giorno. La frutta è, in ogni caso, una fonte di zuccheri semplici (in particolare fruttosio e saccarosio) che, se assunti in eccesso, possono favorire l’aumento di peso, l’iperglicemia e l’aumento dei trigliceridi (il fruttosio in particolare). Si consiglia sempre di scegliere frutta e verdura di stagione, perché il loro contenuto in micronutrienti è maggiore, così come è migliore il grado di maturazione. La frutta può essere consumata sia dopo i pasti sia lontano dai pasti, in base alla tollerabilità individuale: per chi soffre di meteorismo è consigliabile consumarla come spuntino. Il terzo gradino è rappresentato dagli alimenti proteici come carne, pesce e uova, che costituiscono le fonti principali di proteine nobili (ossia le più complete per quanto riguarda la composizione in aminoacidi). Gli alimenti proteici dovrebbero essere presenti ad ognuno dei pasti principali, perché apportano gli aminoacidi essenziali per costruire le proteine corporee (che agiscono da enzimi, ormoni, fattori di coagulazione, trasportatori, ecc.) e per preservare la massa muscolare (come noto le proteine sono componenti indispensabili dei muscoli). Le proteine inoltre favoriscono un maggiore senso di sazietà rispetto ai carboidrati e contribuiscono a ridurre l’indice glicemico degli alimenti. È preferibile puntare sulla carne bianca (pollo, tacchino, coniglio) e limitare quella rossa ad una volta alla settimana. Anche il pesce non deve mai mancare sulla tavola, sia fresco sia surgelato, preferendo quello azzurro (alici, aringhe, sardine, sauri, ecc.) ricco di omega-3. Anche il salmone è un altro pesce ricco di omega-3, ma non bisogna eccederne: meglio limitarlo ad una volta alla settimana. Sono indicati anche pesci come il branzino, l’orata, la platessa, il merluzzo e il nasello, poveri di grassi. Vanno invece limitati i molluschi ed i crostacei, più ricchi di colesterolo (una volta ogni 10 giorni). Le uova rappresentano un’altra importante fonte di aminoacidi essenziali (è considerato l’alimento di riferimento per la sua completezza), oltre che di sali minerali e vitamine liposolubili (si assorbono con i grassi). Non bisogna superare le due uova a settimana, considerando anche l’uovo che può essere presente nei prodotti da forno, soprattutto quelli della prima colazione. Chi non ama particolarmente carne e pesce o chi ha problemi di ipercolesterolemia, può usare solo l’albume dell’uovo, che rappresenta la componente proteica (lo si trova in confezioni di tetrapak). Nel gradino successivo vi sono i legumi, un’altra importante fonte proteica, sebbene carenti di alcuni aminoacidi essenziali. Per questo vanno sempre associati a carboidrati complessi per coprire tutte le richieste dell’organismo. Sono costituiti da ceci, cicerchie, fagioli, fave, lenticchie, piselli e soia. Vanno consumati almeno 2 volte alla settimana, sia freschi, sia surgelati, sia secchi. Di quelli freschi o surgelati se ne può consumare una porzione 4 volte superiore rispetto a quelli secchi. Per chi ha problemi di meteorismo o flatulenza in concomitanza con il consumo di legumi può cuocerli aggiungendo dei semi di finocchio e delle foglie di alloro nell’acqua di cottura e passarli al passaverdure. In questo modo la cuticola, la parte responsabile della turbolenza intestinale, verrà eliminata. Anche i salumi e le carni trasformate costituiscono una buona fonte proteica, ma vanno limitati a massimo 2 volte alla settimana. Infatti sono ricchi di grassi saturi (quelli pericolosi per il cuore), di sale (che favorisce l’ipertensione) e di conservanti (nitrati e nitriti). Sono da preferire la bresaola, il prosciutto crudo e cotto sgrassati e la porchetta sgrassata. Lo stesso discorso vale per i formaggi: massimo 2 volte alla settimana, sempre per il contenuto di grassi e di sale. Inoltre i formaggi, come i salumi, in soggetti predisposti possono peggiorare l’emicrania, per l’azione vasocostrittiva. Sono da preferire i formaggi più freschi come la ricotta e quelli prodotti con latte parzialmente scremato (crescenza light, mozzarella light, primosale, philadelphia, ecc.). bisogna limitare anche il formaggio grattugiato del primo piatto ad 1 solo cucchiaino da caffè. Un discorso a parte meritano latte e yogurt: vanno introdotti quotidianamente. Si consiglia 1 porzione di latte scremato (o parzialmente scremato) o di yogurt magro bianco a colazione, e 1 porzione di yogurt magro bianco a merenda. Se non lo si gradisce bianco si può aggiungere la frutta prevista per la giornata. Il penultimo gradino è rappresentato dai condimenti: olio extravergine di oliva e burro. Il primo è considerato il condimento di eccellenza, grazie alla sua fonte di acidi grassi essenziali, tra cui gli omega 3 e di grassi polinsaturi, oltre che di vitamine liposolubili come la vitamina E (un potente antiossidante). Giornalmente sono previsti da 2 ai 4 cucchiai da minestra di olio, determinati in base al proprio fabbisogno calorico giornaliero. È importante scegliere un olio di buona qualità, che non alteri il sapore degli alimenti e non abbia una acidità eccessiva. Il burro, a differenza dell’olio, ricco di acidi grassi saturi, va limitato ad 1 volta alla settimana. L’ultimo gradino è rappresentato dai dolci: da limitare ad 1 sola volta alla settimana. Anche in questo caso è preferibile puntare alla qualità preferendo dolci semplici, senza farciture complesse. Meglio scegliere una torta di mele o allo yogurt, oppure una crostata di frutta o un budino, piuttosto che un tiramisù, una torta alla panna o con la glassa. Una nota a parte meritano vino e birra: chi deve perdere peso dovrebbe limitarsi ad 1 solo bicchiere a settimana. In altri casi è preferibile limitarsi a mezzo bicchiere a pranzo. Vino e birra sono, in ogni caso, fonti di calorie, ma non di nutrienti: quindi favoriscono l’aumento di peso. Sono invece da escludere i superalcolici.
Ripartizione delle proteine come valido supporto alla terapia farmacologica
Nella malattia di Parkinson, la corretta alimentazione riveste un ruolo importante, non solo nel prevenire l’insorgenza di malattie metaboliche, ma anche nel favorire una migliore risposta alla terapia farmacologica. Difatti, i farmaci più comunemente utilizzati nella malattia di Parkinson hanno come principio attivo la levodopa, un aminoacido neutro. La levodopa, come tutti gli aminoacidi (i costituenti delle proteine dell’organismo), per essere assorbita e passare dall’intestino al sangue ed al cervello, richiede un trasporto attivo. Le cellule, quindi, consumano energia per far passare al loro interno questo aminoacido. Per questo motivo, ogni sostanza che può interferire o competere con la levodopa per il suo ingresso nella cellula può ridurre la quantità di farmaco disponibile. Di conseguenza si avrà un minor passaggio del principio attivo dall’intestino al tessuto cerebrale, con un minore effetto della terapia farmacologica. È importante ricordare, inoltre, che è l’intestino tenue la vera sede dell’assorbimento della levodopa, non lo stomaco. A livello gastrico questo aminoacido può essere degradato (distrutto) dall’azione degli enzimi gastrici, perdendo così la sua efficacia. La degradazione è tanto maggiore quanto più a lungo la levodopa permane nello stomaco. Si possono ridurre i tempi di permanenza prestando attenzione agli alimenti assunti: la combinazione di carboidrati, proteine, grassi e fibre rallenta il transito degli alimenti. Se da un lato questo aspetto è positivo per favorire il senso di sazietà e la costanza dei livelli di glicemia e di insulina, dall’altro è negativo perché riduce l’efficacia dei farmaci. Questo effetto ritardante è dovuto anche ad una eccessiva e/o ridotta acidità gastrica e all’utilizzo di farmaci anticolinergici (agiscono sull’acetil-colina, un neurotrasmettitore). Nel caso di eccessiva si utilizzano farmaci antiacidi, come i Sali di Alluminio, Calcio, Sodio e Magnesio, che reagiscono con l’Acido Cloridrico prodotto dallo stomaco, neutralizzandone l’eccessiva acidità, oppure gli inibitori di pompa protonica (PPI), che bloccano la produzione di Acido Cloridrico. Questi farmaci però favoriscono la stipsi e riducono l’assorbimento di alcune importanti vitamine del gruppo B. Molto impiegati sono anche i procinetici, che favoriscono il transito intestinale, stimolando la funzione motoria intestinale. Anche la stipsi può contribuire a ridurre l’efficacia del farmaco. Per questo motivo è sempre consigliata l’assunzione di fibra ad ogni pasto. Molti studi scientifici hanno evidenziato che, sono soprattutto i pasti ricchi di proteine, a ritardare l’assorbimento della levodopa. Essendo un aminoacido neutro che richiede dei carriers (facilitatori) per il suo trasporto all’interno della cellula, compete con gli altri aminoacidi, provenienti dalle proteine ingerite con il pasto. In particolare compete con alcuni specifici aminoacidi: isoleucina, leucina, valina, fenilalina, triptofano e tirosina. Solitamente per spiegare questo fenomeno la levodopa viene paragonata ad una perla bianca che compete con altre perle rosse (gli aminoacidi delle proteine ingerite) per l’ingresso in una sola buca (il canale della cellula).
La competizione per l’ingresso nella cellula, può impedire alla levodopa di raggiungere le cellule cerebrali e, di conseguenza, i pazienti possono risultare bloccati nei movimenti. Come si può ovviare al problema? Con una strategia dietetica molto semplice: adottando una alimentazione ipoproteica a pranzo. Non si tratta, quindi, di escludere le proteine dall’alimentazione o dal ridurne l’apporto. Le proteine, infatti, sono indispensabili per preservare la massa muscolare e fornire gli aminoacidi necessari per la sintesi di enzimi, anticorpi ed altre importanti molecole. Si tratta semplicemente di ripartire nel modo migliore le proteine nell’arco della giornata alimentare del paziente.
- È fondamentale bere almeno 2 litri di acqua al giorno (naturale o frizzante), evitando le bevande zuccherate (Coca-cola, Fanta, Sprite, tè freddo, succhi di frutta). Concessi il caffè e il tè preparati in casa.
- Generalmente a colazione è preferibile consumare tè, tisana o caffè con biscotti integrali, fette biscottate integrali o pane integrale. Sono concessi marmellata, miele o zucchero solo nei pazienti normopeso e non diabetici. Si consigliano latte e yogurt, le cui proteine possono interferire con il farmaco
- A metà mattina è consigliabile optare per uno spuntino a base di frutta o prodotti da forno, come cracker, grissini, fette biscottate o bruschette condite con pomodoro ed origano.
- A pranzo è preferibile consumare un primo piatto a base di pasta (meglio se integrale), riso o altri cereali, condito con sughi semplici (pomodoro o verdure). Si può optare anche per un minestrone od un passato di verdura con aggiunta di pasta, riso o altri cereali oppure per una pizza marinara o una focaccia agli aromi. Va bene anche un panino con il pomodoro o con le verdure grigliate. Non devono mancare verdura e frutta, per l’apporto di minerali e vitamine. Evitare il formaggio grana, per l’elevato contenuto proteico, il burro e la pasta all’uovo.
- A metà pomeriggio optare sempre per la frutta di stagione. In alcuni casi, ossia quando le fluttuazioni legate alla terapia sono ridotte, è possibile introdurre anche lo yogurt magro o 1 bicchiere di latte scremato.
- A cena è preferibile scegliere un secondo piatto a base di carne (1-2 volte alla settimana), pesce (almeno 2 volte alla settimana), uova (2 uova a settimana), salumi (massimo 1 volta alla settimana), formaggi (massimo 1 volta alla settimana), legumi (almeno 1 volta alla settimana), accompagnati dal pane o dal primo piatto asciutto o in brodo. Non devono mancare frutta e verdura.
- Sono concessi come condimenti olio extravergine di oliva, aceto, limone, sale (da usare con moderazione), spezie ed erbe aromatiche.
- Evitare gli alcolici ed i superalcolici.
Per chi è abituato a berlo limitarlo ad un solo bicchiere al giorno. Questo tipo di alimentazione prevede, quindi, uno spostamento delle proteine di origine animale nella seconda parte della giornata, per favorire la stabilità terapeutica ed, al contempo, il corretto apporto proteico giornaliero. In alcuni pazienti particolarmente sensibili, anche una diversa ripartizione delle proteine giornaliere può non bastare. Questo si verifica perché, in questi casi, l’interferenza all’ingresso della levodopa è esercitata anche dalle proteine di origine vegetale. È consigliabile, allora, orientarsi su alimenti ipoproteici, ossia a ridotto contenuto di proteine, nati come alimenti per soggetti nefropatici. Si tratta generalmente di prodotti da forno, come pane, grissini, cracker, biscotti, fette biscottate; ma anche di pasta, di piadine, di dolci, di snack e di latti a ridotto contenuto di proteine, da utilizzare a colazione, a pranzo e negli spuntini. Gli alimenti di origine animale vengono lasciati per la seconda parte della giornata. Si hanno, infine, casi specifici in cui si rende necessario la valutazione del singolo soggetto e la stesura di un piano alimentare personalizzato, che tenga conto della terapia farmacologica e delle abitudini del soggetto.
Dalla diagnosi alle complicanze non motorie: come affrontare la stipsi?
La malattia di Parkinson, come ormai noto, è una malattia neuro-degenerativa cronica e progressiva, causata da una perdita di neuroni che producono dopamina, un neurotrasmettitore. Questa sostanza chimica serve, infatti, per la comunicazione tra i neuroni, i quali sono situati in una area del cervello detta sostanza nera. La malattia di Parkinson si presenta in tre fasi cliniche distinte, con evoluzione e gravità soggettive:
- La fase sintomatica inziale: in cui compaiono i primi campanelli di allarme della malattia. Si è di fronte a bradicinesia (lentezza dei movimenti), rigidità posturale, dolori agli arti non giustificati da lesioni, scialorrea (ipersalivazione e perdita di saliva), micrografia (ridotta dimensione della scrittura), riduzione della mimica facciale, tremore a riposo di un arto o del mento, frequenti perdite di equilibrio.
- La fase delle complicanze motorie: per questo rientra tra i disordini del movimento. Possono determinare completa perdita dell’equilibrio, della capacità di deambulare e a volte anche forti alterazioni della fonazione.
- La fase delle complicanze non motorie (non per forza presente): legati alla progressione della malattia e/o aggravati dalle terapie farmacologiche in atto. Riguardano generalmente la sfera gastro-intestinale (disfagia, scialorrea, dispepsia, stipsi)., la sfera osteo-articolare (dolori articolari, tendinei o muscolari), la sfera sensoriale (anosmia, ageusia, difficoltà visive), la sfera emotiva (alterazioni del tono dell’umore, ansia, depressione, attacchi di panico, disturbi del sonno). Le complicanze non motorie che possono essere gestite sul piano nutrizionale sono quelle legate alla sfera gastro-intestinale. In parte possono essere affrontare quelle di tipo osteo-articolare ed emotiva con integratori fitoterapici, ma è più appropriato al medico neurologo. Affronteremo per primo il problema della stipsi. Nota anche come stitichezza, rappresenta una sensazione sgradevole di evacuazioni difficoltose e/o incomplete, spesso infrequenti. La diagnosi di stipsi viene effettuata quando un soggetto riferisce la presenza di due o più delle seguenti caratteristiche (in almeno il 25% delle scariche):
- sforzo nella defecazione;
- presenza di feci dure;
- sensazione di incompleta evacuazione;
- sensazione di ostruzione o blocco ano-rettale;
- necessità di ricorrere a manovre manuali per la evacuazione;
- meno di tre scariche alla settimana;
- evacuazioni rare senza l’uso di lassativi.
Secondo i dati epidemiologici la stipsi interessa un terzo della popolazione, con una frequenza maggiore nel genere femminile. Nella malattia di Parkinson l’incidenza della stipsi è di oltre il 60%. È un fenomeno frequente in questa patologie probabilmente per effetto della degenerazione del sistema nervoso autonomo, in particolare a livello del plesso mioenterico (un sistema di fibre e cellule nervose), la cui funzione è quella di regolare la peristalsi intestinale (l’avanzamento del cibo nell’intestino). Il sistema nervoso autonomo innerva la muscolatura liscia (involontaria) dell’intestino (come anche degli altri organi interni) ed è composto da due entità separate, il simpatico ed il parasimpatico, che agiscono in modo opposto. Il primo agisce mediante delle sostanze dette mediatori chimici, in particolare l’adrenalina e la noradrenalina; il secondo mediante l’acetilcolina. Quest’ultima ha il compito di favorire la peristalsi intestinale e la secrezione a livello gastro-intestinale; come anche quello di rilasciare gli sfinteri (piloro e valvola ileo-cecale), favorendo così il transito degli alimenti nell’intestino e la loro eliminazione. Adrenalina e noradrenalina hanno azioni opposte, quindi rallentano il transito intestinale. Nel caso della malattia di Parkinson la dopamina, ossia il neuromediatore carente a livello cerebrale, può essere trasformata a livello periferico (quindi a livello degli organi interni) in noradrenalina ed in adrenalina, con un rallentamento della peristalsi. Questo favorisce la stitichezza. I farmaci per la malattia di Parksinon favoriscono la trasformazione periferica della dopamina in adrenalina, influenzando inevitabilmente la motilità intestinale. In particolare gli anticolinergici e gli antidepressivi indicono frequentemente stitichezza. La stipsi è spesso strettamente connessa anche ad una altro dei sintomi non motori di questa patologie: la disfagia, in particolare quella per i liquidi. Un soggetto con difficoltà deglutitorie spesso riduce l’assunzione di acqua, uno dei cardini del corretto funzionamento dell’intestino. Anche la riduzione del livello di attività fisica, conseguente alla progressiva capacità di deambulare, incide negativamente sulla motilità intestinale. È importante ricordare che la stipsi non rappresenta solo un motivo di disagio per il paziente parkinsoniano, ma anche un contrasto alla completa efficacia dei farmaci, oltre che una fonte di infiammazione a livello intestinale. Come si può ovviare al problema? Un valido aiuto può derivare dalla alimentazione. Ecco qualche semplice consiglio per migliorare il benessere intestinale del paziente parkisoniano. Partiamo innanzitutto dall’assunzione di acqua: è fondamentale bere 1,5-2 litri di acqua. In questo modo si riesce a garantire un buon livello di umidità del materiale fecale, ovviando al problema dell’eccessivo riassorbimento di acqua a livello del colon. Se si hanno difficoltà a bere per ridotto senso di sete, si può ovviare al problema alternando l’acqua con tisane o the, sia caldi sia freddi, possibilmente non zuccherati se si hanno problemi di peso. Può essere consentito un cucchiaino di miele, da sempre noto come regolatore intestinale, grazie al fruttosio che ha azione emolliente. È importante evitare di saltare i pasti, che andrebbero consumati ad orari il più possibile regolari ed in tranquillità, dandosi il tempo giusto tra un boccone e l’altro. La regolarità rappresenta un buon modo per educare l’intestino a funzionare correttamente.
Ma come devono essere formulati i pasti?
- A colazione è consigliabile assumere del latte (vaccino, vegetale o aproteico per chi segue una alimentazione aproteica) o ancora meglio dello yogurt magro bianco. È bene accompagnare lo yogurt con uno di quei frutti con una chiara azione lassativa, ad esempio kiwi, pere cotte, prugne, ciliegie. Se non si hanno problemi di peso vanno bene anche l’uva ed i fichi. Una alternativa allo yogurt tradizionale è lo yogurt greco: ha un maggiore contenuto proteico, quindi può essere inserito valutando caso per caso l’eventuale interferenza con la levodopa. Bisogna sempre abbinare dei cereali integrali, ossia dei biscotti secchi integrali, delle fette biscottate o del pane integrale, anche abbinati ad un cucchiaino di marmellata (se non si è obesi), per la nota azione lassativa. È preferibile evitare la crusca, perché ha una azione irritativa sulla mucosa intestinale e spesso peggiora la stipsi. Non bisogna eccedere con i cereali soffiati ed il muesli, perché sono prodotti ad altro indice glicemico, come le gallette di riso/mais/farro, che finiscono per aumentare lo stato infiammatorio a livello intestinale.
- Come spuntino (sia di metà mattino sia di metà pomeriggio) è meglio puntare sulla frutta fresca o cotta: vanno bene anche le mousse di frutta, lo yogurt magro o gli spuntini aproteici per chi assume la levodopa. In caso di assunzione di questo principio attivo lo yogurt può essere utilizzato per lo spuntino del pomeriggio. È bene accompagnare sempre gli spuntini con del the o delle tisane non zuccherate, in modo da aumentare l’assunzione di liquidi. Si possono consumare 2-3 biscotti integrali, un paio di fette biscottate integrali senza marmellata, 2-3 sfoglie di cracker integrali o una bruschetta con il pomodoro o altre verdure di accompagnamento.
- A pranzo è bene assumere sempre un primo piatto (pasta possibilmente integrale, riso, farro, orzo ed altri cereali e pseudo-cereali, come quinoa ed amaranto) conditi con pomodoro o verdura ed olio extravergine di oliva a crudo. È possibile associare anche un secondo piatto proteico (carne, pesce o uova) nel caso non si assuma la levodopa. Non deve mai mancare il contorno di verdura, cruda o cotta da condire con olio extravergine di oliva, aceto o limone. Se lo si desidera è possibile consumare un frutto.
- A cena è consigliabile consumare un piatto brodoso come la pastina ed il passato di verdura o il minestrone (anche con due-tre cucchiai rasi di pastina, riso o altri cereali), con un secondo proteico e la verdura, preferibilmente cotta e condita a crudo con olio extravergine di oliva. Sono da preferirsi zucchine, zucca, spinaci, erbette, finocchi lessati, broccoli o cavolfiori. Non bisogna dimenticare l’importanza dei legumi, ricchi di fibre. Per coloro che non sono abituati a consumarli è bene introdurli gradualmente 1-2 volte alla settimana, in crema, ossia passati al passaverdure. In questo modo la cuticola verrà eliminata e si potranno prevenire problemi di flatulenza. Successivamente si potranno consumare interi, perché proprio nella buccia si ha il maggior contenuto di fibra.
- Dopocena è possibile consumare uno yogurt magro o un latte fermentato, non eccessivamente zuccherato e bere una tisana alla malva e/o alla melissa. Al posto dello yogurt va benissimo anche la frutta, possibilmente cotta (mele, pere o prugne) o le mousse di frutta senza zucchero. Qualora questi consigli di tipo alimentare non dovessero bastare per risolvere il problema della stipsi, esistono una serie di integratori specifici. Si parte dalla semplice integrazione di fibra sia quella ad azione emolliente (come lo psyllio, il glucomannano, ecc.) sia quella prebiotica, ossia che stimola la crescita dei batteri buoni dell’intestino (come i frutto-oligosaccaridi). Spesso è consigliabile usare dei probiotici, che sono dei batteri con azione positiva nel riportare l’equilibrio a livello intestinale (come ad esempio i bifidobatteri o i lactobacilli) o anche dei prodotti chiamati simbiotici, i quali riuniscono sia i batteri positivi sia la fibra che li nutre, con aggiunta o meno di minerali e vitamine. Una ulteriore strategia può essere l’utilizzo di uno o due misurini di aloe durante la giornata. È noto da sempre il ruolo di questa pianta nel stimolare il sistema immunitario, antiossidante e nel ripristinare la funzionalità intestinale. Anche i semi della papaia, se masticati, hanno una azione depurativa e lassativa, così come anche i semi di lino. Difatti basta lasciare a bagno per una notte un cucchiaio di semi di lino in un bicchiere di acqua, da bere l’indomani mattino. I semi possono poi essere aggiunti allo yogurt o alla mousse di frutta. Non possiamo dimenticare poi lo zenzero, soprattutto utilizzato sotto forma di tisana ha una azione digestiva, antimeteorica e regolatoria sull’intestino; anche abbinato alla tisana ai semi di finocchio o alla malva. Infine il magnesio, un minerale indispensabile per l’organismo umano. È implicato in diverse funzioni fisiologicamente importanti, tra cui la conducibilità nervosa e la regolazione della pressione arteriosa. Questo minerale ha una azione emolliente a livello gastrointestinale: si possono assumere 1-2 cucchiaini in acqua tiepida per migliorare la regolarità dell’alvo.
Dott.ssa Maria Paola Zampella
Biologo Nutrizionista Specialista in Scienze della Alimentazione
N. matricola 063184
Personal Trainer
Cell. 3496712636